Αποστολή Ιατρικού Συλλόγου Ρόδου στη Νίσυρο, σε συνεργασία με ΠΝΑ
Ιούλιος 12, 2016Η ΑΜΚΕ ‘’Γαληνός ’’ της Περιφέρειας Ν. Αιγαίου σε συνεργασία με τον Ιατρικό Σύλλογο Ρόδου
στη Νίσυρο για παροχή Πρωτοβάθμιας Φροντίδας Υγείας στους κατοίκους του νησιού.
Το Σαββατοκύριακο 9 & 10 Ιουλίου 2016 κλιμάκιο του Ιατρικού Συλλόγου Ρόδου με 6 (έξι) ειδικευμένους ιατρούς,
σε συνεργασία με την ΑΜΚΕ ‘’ΓΑΛΗΝΟΣ΄΄ της Περιφέρειας Νοτίου Αιγαίου, μετέβη ακτοπλοϊκώς στη Νίσυρο για να εξετάσει τους κατοίκους του νησιού.
Η εξέταση πραγματοποιήθηκε στο Πολυδύναμο Ιατρείο του ΠΕΔΥ Νισύρου με την καθοδήγηση και την άριστη συνεργασία της Γενικής Ιατρού κας Ντιάκοβα Ειρήνης, η οποία είχε φροντίσει να ενημερώσει τους κατοίκους του νησιού.
Προσήλθαν δεκάδες κάτοικοι της Νισύρου για να λάβουν ιατρικές συμβουλές και εξετάστηκαν συνολικά 63 ενήλικες και 18 παιδιά.
Η σύσταση του ιατρικού κλιμακίου αποτελείτο από Νευρολόγο, Ορθοπεδικό, Χειρουργό, Ωτορινολαρυγγολόγο, Πνευμονολόγο και Παιδίατρο.
Ήταν η πρώτη διήμερη αποστολή του Ι.Σ.Ρ και της ΑΜΚΕ «Γαληνός» για αυτό το έτος και θα ακολουθήσουν και άλλες σύμφωνα με το πρόγραμμα που έχει εγκριθεί από το Περιφερειακό Συμβούλιο κατόπιν εισήγησης της αρμόδιας επιτροπής. Η ιατρική φροντίδα παρέχεται από την συγκεκριμένη ομάδα στους κατοίκους των νησιών μας, που στερούνται ιατρούς διαφόρων ειδικοτήτων και η οποία φαίνεται να έχει, πολύ θετικά και ουσιαστικά αποτελέσματα.
Το πρόγραμμα φέτος έχει επεκταθεί και στις Κυκλάδες με τη συνεργασία του Ιατρικού Συλλόγου Κυκλάδων ο οποίος και θα διαθέσει τους ιατρούς του.
Ο Ι.Σ.Ρ ευχαριστεί την ιατρό του ΠΠΙ Νισύρου κα Ντιάκοβα Ειρήνη για την άριστη συνεργασία της, τον Δήμαρχο
κ. Κορωναίο Χριστοφή για την φιλοξενία του, τον πρόεδρο της ‘’Γαληνός’’ κ. Καραμαρίτη Νίκο καθώς και τους ιατρούς που συμμετείχαν στην διήμερη αποστολή: Αναστασίου Σοφία, Αννάκη Κάλλιστο, Γρηγοριάδη Εμμανουήλ,
Ιωσήφ Δημήτριο, Μαυρονικόλα Πέτρο και Τηλιακό Μιχαήλ.
Για τον Ι.Σ.Ρ
Ο Πρόεδρος Ο Γενικός Γραμματέας
Χρήστος Απ. Μαντάς Τσέρκης Ιωάν. Ηλίας
Τεστ Ελλήνων επιστημόνων μπορεί να αποκαλύψει πιθανά γονιδιακά νοσήματα του εμβρύου
Ιούλιος 09, 2016Ένα νέο τεστ το οποίο γίνεται κατά τη διάρκεια της εγκυμοσύνης είναι σε θέση να μας αποκαλύψει πλέον από ποιο γονιδιακό νόσημα μπορεί να πάσχει το έμβρυο που κυοφορεί μια γυναίκα.
Το τεστ με την ονομασία Fetalis,πρωτοπαρουσιάστηκε θεωρητικά στη χώρα μας το Δεκέμβριο του 2015 και αναπτύχθηκε εξ ολοκλήρου από τους Έλληνες επιστήμονες του Κέντρου Γενετικής InterGenetics στην Αθήνα.
Ωστόσο, στο Ευρωπαϊκό Συνέδριο Ανθρώπινης Γενετικής (ESHG 2016) που έγινε στη Βαρκελώνη πριν λίγες μέρες, ο γενετιστής και διευθυντής του Διαγνωστικού Κέντρου Γενετικής InterGenetics, κ. Κωνσταντίνος Πάγκαλος παρουσίασε αποτελέσματα χρήσης του τεστ σε 15 γυναίκες με υπερηχογραφικά ευρήματα και διαπιστώθηκε γενετική αιτία σε 8 περιπτώσεις, από τις οποίες οι 7 διέκοψαν την κύηση.
Οι υπόλοιπες 7 περιπτώσεις δεν εμφάνισαν καμία γενετική μετάλλαξη και έφτασαν μέχρι τη γέννηση υγιών μωρών.
Σύμφωνα με τους ειδικούς, το νέο τεστ μπορεί να αναλύσει με προηγμένες τεχνικές 758 προσεκτικά επιλεγμένα γονίδια τα οποία συνδέονται με γενετικά νοσήματα που μπορούν να παρουσιάσουν παθολογικά ευρήματα στον κλασικό υπερηχογραφικό έλεγχο της κύησης.
Το τεστ προϋποθέτει να έχει γίνει λήψη εμβρυϊκών κυττάρων με βιοψία τροφοβλάστης ή αμνιοπαρακέντηση, που σήμερα γίνεται με απόλυτη ασφάλεια.
Ο κ. Πάγκαλος παρουσιάζοντας το τεστ Fetalis, ανέφερε ότι κατά τη διάρκεια των υπερηχογραφικών ελέγχων στην κύηση ένα ποσοστό 3-5% έχει υπερηχογραφικά ευρήματα που αφορούν συγγενείς ανωμαλίες διάπλασης του εμβρύου και τα οποία παρά τη σχετικά χαμηλή συχνότητά τους ευθύνονται για περίπου 20-25% των περιγεννητικών θανάτων.
Οι ανωμαλίες διάπλασης του εμβρύου μπορεί να συνδέονται με γενετικά αίτια αλλά και όχι.
Τα γενετικά αίτια μπορεί να είναι χρωμοσωματικές ανωμαλίες που αφορούν ποσοτικές αλλαγές - ανισοζυγίες του γενετικού υλικού ή γονιδιακές μεταλλάξεις που αφορούν ποιοτικές αλλαγές (βάσεων DNA) των γονιδίων.
«Πρώτη επιλογή για τη διάγνωση των υπερηχογραφικών ανωμαλιών στην κύηση, είναι η εφαρμογή του μοριακού καρυοτύπου, ο οποίος ανιχνεύει χρωμοσωματικές ανωμαλίες.
Όμως οι ανωμαλίες αυτές αφορούν περίπου ένα 10-15% των υπερηχογραφικών ανωμαλιών διάπλασης του εμβρύου κι επομένως, οι υπόλοιπες αφορούν γονιδιακές μεταλλάξεις και παρέμεναν μέχρι σήμερα αδιάγνωστες, με αποτέλεσμα να γίνονταν αόριστες υποθέσεις για την γενικότερη υγεία του κυοφορούμενου εμβρύου και οι οποίες κατέληγαν, είτε σε διακοπή της κύησης, είτε στην αποδοχή του όποιου κινδύνου να υποκρύπτεται πίσω από την παθολογική υπερηχογραφική εικόνα ένα σοβαρό γενετικό νόσημα» τόνισε ο κ. Πάγκαλος.
Μέχρι σήμερα για να γίνει ο γονιδιακός έλεγχος για πιθανές μεταλλάξεις οι επιλογές του κάθε επιστήμονα ήταν περιορισμένες και για τον λόγο αυτό δεν ήταν δυνατή η πρόβλεψη με ακρίβεια για πιθανά παθολογικά ευρήματα σε επόμενες κυήσεις.
Το νέο τεστ δίνει τη δυνατότητα στον επιστήμονα που παρακολουθεί την έγκυο, να έχει στα χέρια του μια προηγμένη τεχνική παρακολούθησης της μαζικής παράλληλης αλληλούχισης (NGS) των γονιδίων που του επιτρέπει πλέον μία πολύ δυναμική και αποτελεσματική διαγνωστική προσέγγιση ακόμα και περίπλοκων περιστατικών.
Όπως επεσήμανε ο κ. Πάγκαλος με την εφαρμογή του τεστ συνδυαστικά με τον προγεννητικό μοριακό καρυότυπο καλύπτονται σε ποσοστό 90% περίπου οι πιθανότητες να παρουσιαστεί κάποια γενετική ανωμαλία από αυτές που υποκρύπτονται στα υπερηχογραφικά ευρήματα.
Τέλος, αξίζει να σημειωθεί ότι το τεστ αυτό δημιουργήθηκε με τη συνεργασία του γενετιστή κ. Πάγκαλου ο οποίος το παρουσίασε και στο συνέδριο, και του μοριακού γενετιστή Δρ. Χριστόφορου Κονιάλη.
ΠΗΓΗ: naftemporiki.gr
Ο ιός του έρπη ευθύνεται για περιπτώσεις υπογονιμότητας
Ιούλιος 08, 2016Ένας ερπητοϊός είναι ύποπτος για την ανεξήγητη υπογονιμότητα πολλών γυναικών.
Ιταλοί επιστήμονες ανακάλυψαν ότι ένα ελάχιστα γνωστό μέλος της οικογένειας των ερπητοϊων, ο ιός HHV-6A, μολύνει το ενδομήτριο, την εσωτερική 'επένδυση' της μήτρας σχεδόν των μισών γυναικών (43%) που πάσχουν από ανεξήγητη υπογονιμότητα. Ο ίδιος ιός είναι ανύπαρκτος στη μήτρα των γυναικών που δεν έχουν πρόβλημα να κάνουν παιδί.
Αν και χρειάζονται περαιτέρω έρευνες για να επιβεβαιώσουν τα νέα ευρήματα, οι επιστήμονες θεωρούν πιθανό ότι ο εν λόγω ιός του έρπη μπορεί να ευθύνεται για πολλές περιπτώσεις ανεξήγητης έως τώρα γυναικείας υπογονιμότητας. Αν αυτό όντως ισχύει, τότε πιθανώς ανοίγει ο δρόμος για την αποκατάσταση της γονιμότητας αυτών των γυναικών μέσω αντιικής θεραπείας.
Οι ερευνητές του Πανεπιστημίου της Φεράρα, με επικεφαλής τη Ρομπέρτα Ρίτσο, που έκαναν τη σχετική δημοσίευση στο περιοδικό PLoS One, διαπίστωσαν επίσης ότι η μόλυνση των επιθηλιακών κυττάρων του ενδομήτριου με τον ιό HHV-6A επιδεινώνεται από την ορμόνη οιστραδιόλη, η οποία αυξομειώνεται κατά τη διάρκεια της περιόδου της γυναίκας. Όσο αυξάνει η οιστραδιόλη, τόσο αυξάνει ο κίνδυνος ενεργού λοίμωξης της μήτρας από τον ιό, χωρίς μάλιστα να υπάρχουν ορατά συμπτώματα, ούτε καν ίχνη του ιού στο αίμα της γυναίκας.
Από υπογονιμότητα πάσχουν περίπου το 6% των γυναικών ηλικίας 15 έως 44 ετών. Μία στις τέσσερις περιπτώσεις (25%) είναι απροδιόριστης αιτιολογίας.
«Πρόκειται για μια απρόσμενη ανακάλυψη. Αν επιβεβαιωθεί, τότε μπορεί να βελτιώσει τις προσδοκίες πολλών υπογόνιμων γυναικών», δήλωσε ο καθηγητής 'Αντονι Κομάροφ της Ιατρικής Σχολής του Πανεπιστημίου Χάρβαρντ, ειδικός στον ιό HHV-6A.
Ο εν λόγω ιός ανακαλύφθηκε μόλις το 1986 και είναι ένας από τους εννέα ανθρώπινους ερπητοϊούς, στην ίδια οικογένεια με τον απλό ιό του έρπη, τον έρπη ζωστήρα, τον κυτταρομεγαλοϊό, τον ιό Επστάιν-Μπαρ κ.α.
Επειδή ο HHV-6A είναι αδύνατο να ανιχνευθεί στο αίμα ή στο σάλιο, οι επιστήμονες στην πραγματικότητα αγνοούν πόσο εξαπλωμένος είναι μεταξύ των ανθρώπων. Πάντως ο συγγενικός ιός HHV-6B μολύνει μέσω του σάλιου σχεδόν το 100% των ανθρώπων έως την παιδική ηλικία. Μπορεί να προκαλέσει εγκεφαλίτιδα και άλλα σοβαρά προβλήματα σε ασθενείς με ασθενές ανοσοποιητικό σύστημα.
Προς το παρόν, δεν υπάρχουν εγκεκριμένα φάρμακα ούτε για τον HHV-6A, ούτε για τον HHV-6B. Συνήθως χρησιμοποιούνται φάρμακα που έχουν αναπτυχθεί για τον ερπητοϊό HHV-5, γνωστό ως κυτταρομεγαλοϊό.
Μέχρι στιγμής, ο HHV-6A είναι δυνατό να διαγνωσθεί μόνο με βιοψία σε δείγματα κυττάρων που έχουν ληφθεί από τη μήτρα της γυναίκας από τον γυναικολόγο.
(ΑΠΕ-ΜΠΕ)
Αδιάγνωστο κατά κύριο λόγο παραμένει το σπάνιο γενετικό νόσημα Von Hippel-Lindau (V.H.L.), μια από τις 7.000 γνωστές κληρονομικές διαταραχές.
Πρόκειται για ένα οικογενές σύνδρομο κληρονομικού καρκίνου, το οποίο σχετίζεται με μία ποικιλία κακοήθων και καλοήθων νεοπλασμάτων (όγκων), με συχνότερα αυτά του αμφιβληστροειδούς, της παρεγκεφαλίδας, των επινεφριδίων και του παγκρέατος, καθώς και το αιμαγγειοβλάστωμα του νωτιαίου μυελού, το καρκίνωμα των νεφρικών κυττάρων (RCC) και το φαιοχρωμοκύττωμα.
Το V.H.L αντιστοιχεί στο 1/32.000 του πληθυσμού περίπου, ωστόσο πρόκειται για ένα αριθμό που αλλάζει καθημερινά, «αφού το νόσημα αυτό δεν είναι και τόσο σπάνιο αλλά κυρίως αδιάγνωστο”, ανέφερε κατά τη διάρκεια συνέντευξης Τύπου η Φλωρεντία Φωστήρα, Phd Γενετίστρια, PhD, Διδάκτωρ Μοριακής Γενετικής, Συνεργαζόμενη Ερευνήτρια Βαθμίδος Δ, ΕΚΕΦΕ Δημόκριτος, Εργαστήριο Μοριακής Διαγνωστικής.
Η πρώτη οικογένεια εξετάσθηκε το 2012 στο «Δημόκριτο» και έκτοτε , έχουν ταυτοποιηθεί 10 οικογένειες, έχουν αξιολογηθεί 30 περιστατικά και υπάρχουν καταγεγραμμένοι 18 ασθενείς αναφοράς.
Η Οικογενειακή Συμμαχία κατά της Νόσου Von Hippel-Lindau (VHL) Ελλάδος έχει αναλάβει εκστρατεία ενημέρωσης του κοινού , ώστε να επιτευχθεί η πρώιμη ανίχνευση και να καταπολεμηθούν οι επιπτώσεις.
«Οι άνθρωποι που έχουν κάποιο γενετικό σύνδρομο στην Ελλάδα είναι μόνοι τους», ανέφερε η κ. Φωστήρα, ενώ η πρόεδρος του συλλόγου VHL Ελλάδος Αθηνά Αλεξανδρίδου, επισήμανε ότι «η πρώιμη ανίχνευση σώζει όργανα και ζωές, γι' αυτό η ενημέρωση και η έγκαιρη διάγνωση της νόσου, είναι το θεμελιώδες ζητούμενο».
Στην ευαισθητοποίηση της ιατρικής κοινότητας, καθώς το σύνδρομο αφορά κυρίως νεαρά άτομα, εστίασε η Χρυσάνθη Μαρακάκη, MD, MSc, Στρατιωτικός Ιατρός,
Ειδικευόμενη Ιατρός της Ενδοκρινολογικής Κλινικής και Κέντρου Διαβήτη στο ΓΝΑ «Γ. Γεννηματάς», που αποτελεί και άτυπο Κέντρο Αναφοράς για το VHL.
Όπως είπαν οι ομιλητές η πρωτεΐνη VHL εκτελεί μια πολύ βασική λειτουργία στο κύτταρο.
Οι άνθρωποι με VHL έχουν ένα ελάττωμα σε ένα αντίγραφο του γονιδίου VHL. Στο γενικό πληθυσμό, το γονίδιο VHL ενδέχεται να μην «λειτουργεί» καλά σε συγκεκριμένα όργανα, με αποτέλεσμα να προκληθεί ανεξέλεγκτη ανάπτυξη των κυττάρων, όγκων. Σύμφωνα με την κ. Φωστήρα περίπου το 85% νεφρικών καρκινικών όγκων που εμφανίζονται στον γενικό πληθυσμό, έχουν μια δυσλειτουργία της πρωτεΐνης VHL.
Το V.H.L είναι διαφορετικό για κάθε ασθενή ακόμη και στην ίδια οικογένεια, όπου τα άτομα μπορούν να παρουσιάσουν διαφορετικούς τύπους V.H.L. Ανεξάρτητα με τον κάθε τύπο, είναι απαραίτητο να εξετάζονται όλες οι πιθανότητες σε όλη την διάρκεια της ζωής του ατόμου.
«Το VHL αποτελεί ένα ιδιαίτερο σύνδρομο που προδιαθέτει για διάφορους όγκους και χρήζει παρακολούθησης και αξιολόγησης από μια σειρά ειδικοτήτων. Η έγκαιρη ταυτοποίηση των ατόμων με VHL οδηγεί στην εξατομικευμένη παρακολούθηση από ομάδα ειδικών με στόχο την βέλτιστη κλινική διαχείριση και την καλύτερη ποιότητα ζωής», δήλωσε η Φλωρεντία Φωστήρα.
Η ομάδα θεραπόντων γιατρών που παρακολουθούν ασθενείς, με το σύνδρομο Von Hippel-Lindau (V.H.L.), θα πρέπει να απαρτίζεται από γιατρούς όλων των ειδικοτήτων όπως, νευροχειρουργό, οφθαλμίατρο, ενδοκρινολόγο, ουρολόγο, ογκολόγο.
Αναπόσπαστη θα πρέπει να είναι η συμβολή και η καθοδήγηση του γενετιστή για τον γενετικό έλεγχο της οικογένειας αλλά και κάθε νέου ή εμπλεκόμενου μέλους, καθώς και για τον προγεννητικό έλεγχο, ώστε να συντονίζεται με την ειδικότητα του γιατρού ανάλογα με το όργανο που πάσχει κατά βάση.
Με δεδομένο ότι το σύνδρομο ποικίλει ανά ασθενή, θα πρέπει να γίνεται σωστή ιεράρχηση της αντιμετώπισης μέσω εγχειρήσεων ή και στοχευμένων θεραπειών.
ΠΗΓΗ: ΑΠΕ-ΜΠΕ
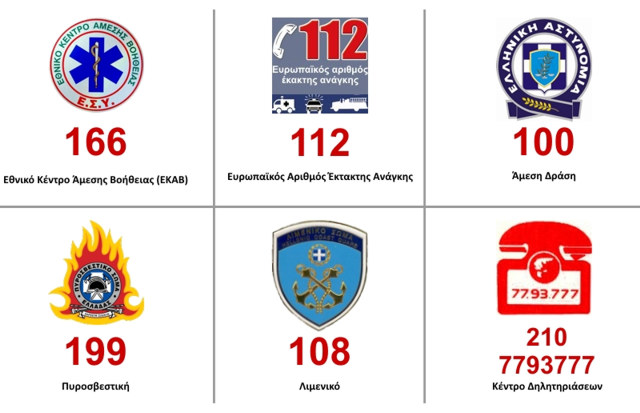
Μύθοι και Αλήθειες για τις Πρώτες Βοήθειες
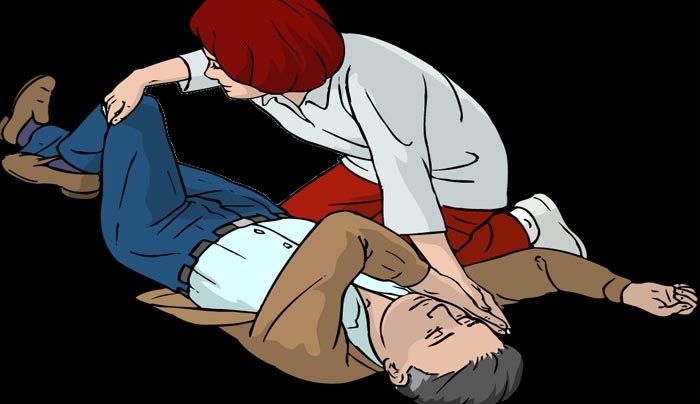
Ιούλιος 07, 2016Μύθος 1: Γύρισε η γλώσσα της και έβαλε το χέρι του στο στόμα της για να τη βγάλει!
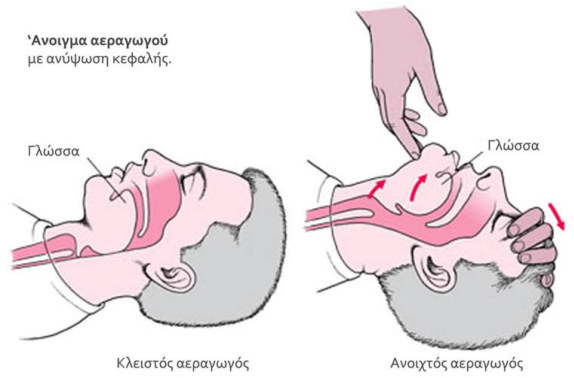
Αλήθεια: Η γλώσσα ΔΕΝ γυρίζει. Όταν κάποιος χάνει τις αισθήσεις του, τότε, όπως και οι υπόλοιποι μύες του σώματός μας, η γλώσσα χαλαρώνει και λόγω βαρύτητας πέφτει προς τα πίσω και φράσσει τον αεραγωγό. Βάζοντας το ένα χέρι μας στο μέτωπο του τραυματία (σαν να θέλαμε να κοιτάξουμε αν έχει πυρετό) και το άλλο κάτω από το πηγούνι του ανυψώνουμε ελαφρά το κεφάλι του. Η κίνηση αυτή είναι αρκετή για να επαναφέρει τη γλώσσα στην αρχική της θέση και να επιτρέψει τον αερισμό!
Μύθος 2
Όταν καιγόμαστε από τον ήλιο ή από κάποιο ζεστό αντικείμενο (π.χ. μάτι κουζίνας) πρέπει να βάλουμε πάνω στην πληγή οδοντόκρεμα, γιαούρτι, ντομάτες και διάφορα άλλα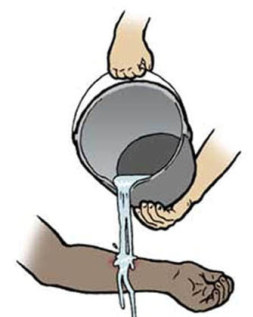
Αλήθεια: Το μόνο που χρειάζεται να κάνετε είναι να ρίξετε άφθονο τρεχούμενο νερό ή φυσιολογικό ορό (για 10 λεπτά τουλάχιστον) πάνω από την επιφάνεια με το έγκαυμα. Αυτό θα ρίξει τη θερμοκρασία της περιοχής, περιορίζοντας το έγκαυμα και θα σας ανακουφίσει από τον πόνο. Αν θέλετε μπορείτε να χρησιμοποιήσετε μια ειδική αλοιφή για εγκαύματα. Καλύψτε στη συνέχεια με μια αποστειρωμένη γάζα για να αποφύγετε περαιτέρω μόλυνση. Όλα τα υπόλοιπα, απλώς, θα αλλοιώσουν το τραύμα και ενδεχομένως θα το μολύνουν. Εάν η περιοχή εγκαύματος είναι μεγάλη σε έκταση ή σε βαθμό, τότε πρέπει να επισκεφθείτε άμεσα την πλησιέστερη μονάδα υγείας.
Μύθος 3
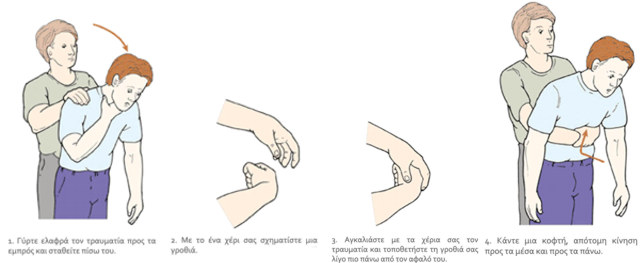
Αλήθεια: Αυτή είναι η χειρότερη αντίδραση που θα μπορούσατε να έχετε. Πέρα από το γεγονός ότι θα μπορούσατε να τραυματιστείτε, το πιο πιθανό είναι να σπρώξετε πιο κάτω το κομμάτι τροφής το οποίο έχει φράξει τον αεραγωγό του τραυματία και άρα να σταματήσετε την – έστω και μερική – οξυγόνωσή του.
Η σωστή αντίδραση είναι, εφόσον ο τραυματίας βήχει, να τον αφήσουμε ελεύθερο να βήξει. Το ότι βήχει είναι σημάδι ότι μπορεί να το αντιμετωπίσει μόνος του. Δεν τον χτυπάμε στην πλάτη, δεν του δίνουμε νερό να πιεί. Μόνο εφόσον σταματήσει να βήχει πρέπει να επέμβουμε, γιατί αυτό σημαίνει ότι έχει σταματήσει (ή θα σταματήσει σύντομα) να αναπνέει και άρα θα καταρρεύσει. Η μέθοδος αντιμετώπισης παρουσιάζεται πιο κάτω:
Μύθος 4
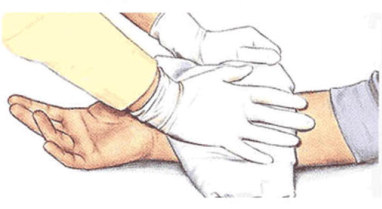
Αλήθεια: Το betadine είναι τοπικό αντισηπτικό το οποίο πρέπει να χρησιμοποιείται από επαγγελματίες υγείας και όχι από απλούς πολίτες. Πέρα από το γεγονός ότι μπορεί σε μεγάλες ποσότητες και σε ανοιχτά τραύματα να προκαλέσει εγκαύματα, κάποιοι άνθρωποι είναι αλλεργικοί σε ορισμένα συστατικά του αντισηπτικού και άρα μπορεί κατά τη χρήση του να παρουσιάσουν αλλεργικό σοκ. Η χρήση του σε άτομα που δεν ανήκουν στο στενό οικογενειακό μας κύκλο πρέπει να αποφεύγεται.
Η σωστή αντιμετώπιση μιας μικρής αιμορραγίας περιλαμβάνει το πλύσιμο του τραύματος (εφόσον δεν είναι ιδιαίτερα βαθύ) με άφθονο καθαρό νερό ή φυσιολογικό όρο και πίεση με τη χρήση μιας γάζας. Εφόσον η γάζα εμποτιστεί από το αίμα, τότε δεν τη βγάζουμε προκειμένου να βάλουμε άλλη στη θέση της, αλλά τοποθετούμε τις καινούργιες πάνω από τις παλιές. Εφόσον η αιμορραγία είναι μεγάλη και εφόσον η ελαφριά πίεση δεν αποδίδει μέσα στο επόμενο δεκάλεπτο, τότε ο τραυματίας πρέπει να επισκεφθεί άμεσα την πλησιέστερη υγειονομική μονάδα.
Μύθος 5

Αλήθεια: Η ρινορραγία αποτελεί μια σχετικά απλή μορφή αιμορραγίας, εφόσον δεν προκαλείται από παθολογικά αίτια. Η αντιμετώπισή της είναι απλή και συνήθως υποχωρεί πολύ γρήγορα. Ρίχνουμε το κεφάλι μας προς τα εμπρός, αφήνοντας το αίμα να τρέξει ελεύθερα, ενώ με το χέρι μας πιέζουμε τη μύτη στο σημείο κάτω ακριβώς από εκεί που στηρίζονται τα γυαλιά μας. Όχι, δηλαδή, στο κόκκαλο, αλλά στο αμέσως επόμενο μαλακό σημείο χωρίς, φυσικά, να κλείσουμε τα ρουθούνια, που βρίσκονται πιο κάτω.
Μύθος 6
Αλήθεια: Ο πάγος δεν απαγορεύεται στο κεφάλι, εφόσον πρόκειται για μικρού βαθμού χτύπημα και δεν υπάρχει ανοιχτή πληγή. Γενικότερα, ο πάγος χρησιμοποιείται για την αποφυγή ή/και μείωση του πρηξίματος. Ποτέ, όμως, απευθείας στο τραύμα, αλλά πάντα τυλιγμένος σε ένα πανί ή μια πετσέτα, προκειμένου να αποφευχθεί η πρόκληση εγκαύματος. Ποτέ, πάνω, σε αιμορραγία διότι, επίσης, προκαλεί έγκαυμα. Τοποθετείται για 15-20 λεπτά, περίπου και κάθε 2-4 ώρες. Στο εμπόριο υπάρχουν συσκευασίες χημικού πάγου, οι οποίες δεν χρειάζονται ψυγείο και άρα μπορούμε να τις μεταφέρουμε και στο φαρμακείο του αυτοκινήτου μας.
Πρώτες Βοήθειες είναι το σύνολο των ενεργειών που αποσκοπούν στη διατήρηση, αν όχι βελτίωση της κατάστασης του τραυματία.
ΔΕΝ ΕΙΝΑΙ ΘΕΡΑΠΕΙΑ! ΔΕΝ ΕΙΝΑΙ ΙΑΤΡΙΚΗ ΠΡΑΞΗ!
Κάθε παροχή πρώτης βοήθειας πρέπει να ακολουθείται από ιατρική φροντίδα